摘要
复发性发作是哮喘患者发病和医疗支出的主要原因。各种外源性和内源性因素被认为影响哮喘控制水平,但这些因素参与哮喘发作复发的系统数据是稀缺的。
在这项研究中,对136例难治性哮喘患者的13个可能与复发性加重相关的临床和环境因素进行了调查。三次以上严重恶化的患者(n = 39)与每年仅有一次恶化的患者进行比较(n = 24). 采用系统诊断方案评估13个潜在危险因素。
与频繁发作显著相关的因素包括:严重鼻窦疾病(调整优势比(OR) 3.7);胃食管反流(OR 4.9);复发性呼吸道感染(OR 6.9);心理功能障碍(OR 10.8);阻塞性睡眠呼吸暂停(OR 3.4)。重度慢性鼻窦疾病和心理功能障碍是唯一的独立相关因素(校正后OR分别为5.5和11.7)。所有频繁发作的患者至少表现出这五个因素中的一个,而52%表现出三个或更多的因素。
总而言之,结果表明,哮喘复发恶化与特定的并存疾病因素有关,这些因素容易发现,而且是可治疗的。旨在纠正这些因素的治疗干预可能会降低这些患者的发病率和医疗支出。
在大多数患者中,通过简单的吸入药物方案可以很好地控制哮喘。然而,一些患者患有频繁的哮喘恶化,导致缺勤或缺课,需要紧急治疗或住院。这种恶化与相当高的发病率有关,占哮喘总费用的很大一部分1.因此,预防哮喘加重是哮喘治疗的重要目标。
尽管哮喘加重的临床和经济重要性,只有少数研究检查了可能导致其复发的因素。哮喘急诊就诊和住院似乎与一些社会心理因素有关,如较低的社会经济地位2医疗服务的缺乏2以及共存的精神疾病3.. 此外,与严重危及生命的哮喘发作相关的患者特征包括女性、年龄较大、吸烟和不遵守推荐治疗4- - - - - -7.除了这些已知的患者特征和社会心理环境之外,一些内源性和外源性的加重因素与难以治疗的哮喘有关8- - - - - -10.然而,在这些疾病控制不佳的患者中,哪些因素导致病情加重的复发尚不清楚。
因此,本研究的目的是评估可能使哮喘难以控制的临床因素,并确定哮喘频繁发作的潜在危险因素。为此,潜在影响因素(接触过敏原、某些药物或职业致敏剂、严重鼻窦疾病、胃食管反流、反复呼吸道感染、相对免疫球蛋白缺乏、甲状腺功能亢进、阻塞性睡眠呼吸暂停(OSA))的患病率在一组定义明确的难治性哮喘患者中,系统地评估了激素影响、心理功能障碍和不良的吸入技术),并就这些因素对有和无频繁恶化的患者进行了比较。
材料和方法
研究对象
目前的横断面研究是Leiden大学医学中心(Leiden, Netherlands)肺病学系进行的严重哮喘广泛研究的一部分,旨在确定严重程度的危险因素11. 在本研究中,152例难治性支气管哮喘患者12,年龄18-75岁,从荷兰西部地区10家医院的门诊肺科连续招募。共有16例患者拒绝参与,主要原因是缺乏交通工具和时间。治疗时间均≥1600µg·d−1倍氯米松或等效长效支气管扩张剂,均不吸烟者(吸烟史≤10包/年)。所有患者均有症状,并在过去一年中经历过至少一次严重恶化,或依赖口服强的松维持治疗。本研究经医院医学伦理委员会批准,所有患者均知情同意。
研究设计
在第一次访问时,根据结构化的问卷记录患者的特征,该问卷总是由同一研究者进行。然后抽取血液样本,检查患者的吸入器技术,测量肺功能,并完成心理功能的自我报告问卷。另一天,由独立的耳鼻喉科专家根据症状、鼻内窥镜检查和鼻窦标准化计算机断层扫描(CT)评估是否存在严重鼻窦疾病13.最后,进行24小时食管pH测量以评估病理性胃食管反流14在那些能够并且愿意接受这种侵入性测量的患者中。
方法
严重哮喘加重
严重哮喘加重被定义为症状恶化或肺功能需要口服皮质类固醇一个疗程,由患者自己的胸科医生判断15.通过询问患者是否接受了1、2或至少3个疗程的口服皮质类固醇,回顾性评估研究前12个月严重哮喘加重的数量。
肺功能
一秒用力呼气量(FEV)1)吸入400µg沙丁胺醇和80µg异丙托溴铵前后30 min,以其与预测值的百分比表示16.FEV的可逆性1定义如下16: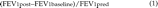
气道对组胺的反应性(表达为PC20组胺)采用标准化程序进行测量17.
潜在的因素
通过对一组常见的空气过敏原(屋尘螨和蟑螂、草和桦树花粉、猫和狗的皮屑、穆格沃思和真菌)和食物过敏原(牛奶、大豆、花生、鱼、蛋清和小麦;UniCAP®;Pharmacia&Upjohn,Uppsala,瑞典)进行特异性免疫球蛋白(Ig)E(得分0-4)评估特应性状态。如果至少有一种空气过敏原的特异性IgE得分至少为1,则认为患者为特应性。持续的过敏原暴露被定义为对室内尘螨和/或宠物敏感(UniCAP评分)≥3) 生活在尘螨丰富的环境中(没有防螨枕头和床垫,也没有采取避免措施),或者在家里养宠物。对食物过敏原高度敏感(UniCAP评分≥3) 被认为是可能的食物过敏指标。
有症状暴露于职业性增敏剂(过敏原和/或低分子量增敏剂)和使用药物,如水杨酸盐、非甾体抗炎药、β受体阻滞剂或乙酰胆碱酯酶抑制剂,也作为潜在哮喘诱因纳入分析。
根据独立的耳鼻喉科专家的判断,如果有功能性内窥镜鼻窦手术的指征,鼻窦疾病被认为是一个潜在的加重因素。为此目的,进行了鼻内窥镜检查(评估是否存在后鼻滴、鼻中隔变形、脓性分泌物、息肉和解剖性鼻窦口狭窄),并结合标准化有限冠状窦ct扫描评分(评估鼻窦、骨窦复合体和鼻腔的黏膜增厚)。13.
如果24小时测量食管pH值,则认为存在胃食管反流14或者,对于那些不能或不愿意接受浸润性检查的患者,如果严重的反流症状通过质子泵抑制剂试验得到改善,并且在停止抗反流药物治疗后再次出现。
呼吸道感染被定义为呼吸困难、咳嗽和脓痰加重,主治医生或呼吸道专家为其开了一个疗程的抗生素药物。
在IgM水平病理下降(≤0.6 g·L)的病例中考虑相对免疫缺陷−1),IgA1(≤0.9 g·L−1),IgA2(≤0.15 g·L−1),IgG1(≤4.2 g·L−1),IgG2(≤1.2 g·L−1),IgG3.(≤0.23 g·L−1)或免疫球蛋白4(≤0.12 克·升−1).
游离甲状腺素(>24 pmol·L)水平升高的病例出现甲状腺功能亢进−1).
阻塞性睡眠呼吸暂停被认为是一个潜在的因素,如果多导睡眠描记符合这些标准,或者如果有日间嗜睡和夜间严重打鼾的历史,并伴有频繁的>10秒的呼吸暂停18由合伙人报告。
如果哮喘在妊娠期或绝经期开始,或在经前发作复发时,激素的影响被认为是显著的。
一般健康问卷(GHQ)用于评估每位患者的心理功能。这是在医疗实践中用于检测精神疾病的最广泛使用的筛查测试。它测量非精神病性精神障碍的存在,特别是焦虑和抑郁障碍。使用GHQ-12短版本(分数范围0-12),分数为≥6表示可能有精神病病例19.
对计量吸入器或干粉吸入器的使用技能进行评估,要求患者演示他们常用的吸入器技术。针对每个吸入器装置的具体八步评分是根据以前报告的吸入器使用方法进行调整的20,至少有两个错误表明吸入器技术不佳。
分析
在适当的情况下,使用非配对t检验、卡方分析和非参数检验分析各亚组患者的人口统计学特征差异。为了确定与频繁发作相关的因素,将研究前12个月哮喘发作次数最多(超过3次)的患者(n = 39)与发作次数最少(只有一次)的患者(n = 24)进行了比较。选择每年3次发作的临界值是因为轻中度哮喘患者每年很少经历两次以上的发作15. 口服皮质类固醇维持治疗的患者(n = 44)被排除在分析之外,因为在这些患者中,无法评估根据上述定义恶化的次数。
在logistic回归分析中,对两组患者的所有潜在影响因素进行对比(缺失或存在)。3次以上病情加重患者的优势比(OR)与通过多元logistic回归分析,将仅有一次病情恶化的患者作为对照组,模型中上述因素中的一个在某一时间是独立的,并对可能的混杂因素(年龄和哮喘持续时间)进行校正。此外,采用全多元logistic回归分析,将所有显著影响因素纳入模型。
最后,作者使用Spearman秩相关系数分析了在患者中存在的已确定的影响因素的总数是否与前一年的恶化数量相关。p值<0.05被认为具有统计学意义。
结果
潜在影响因素的流行程度
在136名参与研究的严重哮喘患者中,评估了潜在影响因素的患病率。病人的特征见表2⇓.在研究前的12个月里,这些患者总共经历了244例严重哮喘发作和72例住院治疗,住院天数为895天。三个最常见的因素是反复呼吸道感染、胃食管反流和严重的鼻窦疾病(表3)⇓).
与哮喘频繁发作相关的因素
在63名患者的亚组中进行了识别频繁严重恶化风险因素的分析,这些患者包括三次以上恶化的患者(n = 39)与前一年仅发作一次者(n = 24)。纳入或排除分析的患者的人口统计学特征没有差异(p>0.05),除了口服皮质类固醇使用,如预期(p<0.001;表3⇑).
反复发作的患者共经历186次严重发作与24例,只有一次加重,37例与入院1例,335例与住院10天,69天与在过去12个月里进行了15次紧急检查(表4)⇓).频繁发作的患者明显更年轻(平均38岁)与哮喘持续时间较短(中位数为12与24.5 yrs)与没有的相比。此外,哮喘频繁发作的患者更常有哮喘家族史(59与29%;P = 0.02),特应性阳性(69与46%;p = 0.07)。两组间每日吸入皮质类固醇或吸烟史的差异无统计学意义(p> .3)。最后,支气管扩张剂可逆性和气道高反应性在3次以上加重组较对照组增加;然而,在校正了年龄和哮喘持续时间后,这种差异消失了。
在logistic回归分析中,看来频繁发作的病人相比,那些没有调整或增加了哮喘的阳性家族史4.3(95%可信区间(CI) 1.3 - -14.3),过敏性患者的10.7倍(95% CI 2.3 - -49.3)的几率增加哮喘发作频繁与nonatopic相比病人。特别是对屋尘螨(调整OR (95% CI) 6.9(1.4-33.7))和蟑螂(调整OR (95% CI) 12.8(1.4-119.2))具有特异性IgE的患者更容易出现反复发作,而对其他特异性过敏原未发现明显增加的ORs。
共病因素的逻辑回归分析结果总结在表中 5.⇓和图1⇓.心理功能障碍(OR 10.8)、复发性呼吸道感染(OR 6.9)、胃食管反流(OR 4.9)、严重鼻窦疾病(OR 3.7)和OSA (OR 3.4)与频繁发作显著相关。没有发现其他潜在因素的or值显著增加。
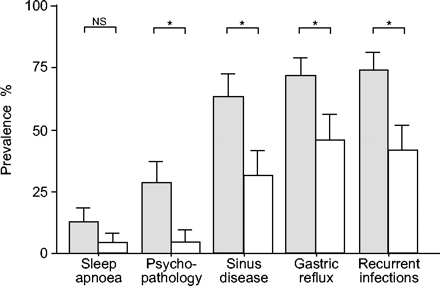
与复发性严重恶化相关的共病因素。与只有一次严重恶化的患者相比,每年有3次以上严重恶化的患者(代码)有更普遍的社会心理功能障碍、严重鼻窦疾病、胃反流或复发性呼吸道感染(□)。误差线代表东南方.ns:不重要的。*: p < 0.05。
将这五个显著影响因素分析为一个模型时,心理功能障碍(调整后OR(95%CI)11.7(1.2-114.3))和严重慢性鼻窦炎(调整后OR(95%CI)5.5(1.4-22.3))是与频繁恶化相关的唯一独立因素。在校正特应性状态后,ORs甚至分别增加到21.6(95%可信区间:1.6-296)和10.0(95%可信区间:1.8-57.4)。在重新分析68例患者与对照组的数据时,获得了类似的结果≥2例加重,24例加重,1例加重(数据未显示)。
Spearman秩分析显示,患者内部相关因素的数量与每年病情加重的数量之间存在显著的相关性(R年代0.60; p<0.001)。
所有复发性加重的患者至少显示了5个已知因素中的一个(心理功能障碍、严重鼻窦疾病、胃反流、复发性呼吸道感染或睡眠呼吸暂停),而52%的患者确定了3个或更多的因素(图2)⇓)值得注意的是,这五个因素中有三个也是最普遍的因素(表1) 4.⇑).
与频繁严重恶化显著相关的共病因素的频率分布。在所有频繁发作的患者(n = 39)中,可以检测到多个因素(严重鼻窦疾病、胃反流、复发性呼吸道感染、精神病理学或阻塞性睡眠呼吸暂停)。□:一个共病因素;代码代码:两个共病因素; :三个共病因素;┌: 四个共病因素;▒: 五个共病因素。
:三个共病因素;┌: 四个共病因素;▒: 五个共病因素。
讨论
目前的研究结果表明,难治性哮喘的频繁恶化总是与哮喘本身以外的一个或多个因素有关。除了年龄较轻和哮喘持续时间较短外,这些患者的频繁加重与心理功能障碍(OR 10.8)、反复呼吸道感染(OR 6.9)、胃食管反流(OR 4.9)、严重鼻窦疾病(OR 3.7)和OSA(OR 3.4)密切相关。此外,与非过敏性患者相比,特应性患者,尤其是那些具有屋尘螨或蟑螂特异性IgE的患者,其频繁恶化的几率增加了10倍以上。心理功能障碍和严重慢性鼻窦疾病是与频繁恶化相关的唯一独立因素,调整后的ORs分别为11.7和5.5。这些发现强调了难以治疗且经常恶化的哮喘患者中大多数不明原因的高发病率,并表明对这些特定因素的治疗可能会更好地控制疾病。
虽然在早期的报告中已经确定了(接近)致命哮喘发作的危险因素,但目前的作者还没有意识到任何系统评估与难以治疗的哮喘发作频率相关的因素的研究。两项没有特别关注哮喘加重的研究表明,如果控制不良或难以治疗的哮喘患者接受系统评估方案,临床改善是可以预期的8,21,尽管一项研究未能表明,尽管进行了靶向治疗,生活质量仍有改善8.另一项针对中度哮喘(694例患者中425例加重)的研究显示,女性是加重风险增加的主要患者特征15. 然而,在本研究中,调查更严重的哮喘患者(92名患者中有244例加重)时,明确的临床风险特征变得明显,而在整个组中,无论加重率如何,女性占优势。
由于疾病的严重程度,本研究中使用临床标准而非侵入性测量,对部分患者进行了胃反流和睡眠呼吸暂停的诊断。这可能导致低估了这两种疾病的流行程度。这是更有可能的,因为在接受pH测量的患者中,只有36%的患者报告了提示反流的症状,而在这些患者中,有77%的患者显示了病理性反流。
在目前的研究中,发现各种因素与频繁发作之间存在很强的相关性,提示在这组难以控制的患者中存在因果关系。首先,根据一份简单的12项问卷,心理功能障碍与复发性哮喘发作有很强的相关性。一些社会心理因素已被证明与哮喘控制不良和严重哮喘发作有关22,23;然而,还需要进行纵向研究,以明确心理障碍是哮喘失控的原因还是后果。如果在这些患者中发现并治疗心理障碍,哮喘的发病率和恶化频率可能会显著降低24.其次,呼吸道感染,特别是病毒来源的呼吸道感染,可诱发哮喘加重25,26.然而,包括非典型性在内的细菌也与哮喘加重有关,特别是当存在鼻窦炎时27.第三,病理胃食管反流被认为是哮喘的潜在诱因,即使在没有食管症状的情况下28.酸诱导支气管收缩的机制包括模糊介导的反射、增加的气道反应性和微吸入。尽管对胃食管反流治疗是否能改善哮喘的整体情况存在一些争论,但大多数作者同意,亚组患者可能会获益29. 此外,慢性鼻窦炎被认为在难以控制的哮喘中起着因果作用。临床和实验研究表明,鼻腔炎症可导致下呼吸道疾病恶化30,可能由鼻后滴注、鼻支气管反射或炎症介质引起。对哮喘患者的鼻窦炎进行适当的内科和外科治疗已被证明可以改善鼻窦炎和哮喘症状,同时减少一些患者的内科就诊和药物需求31,32.最后,有人建议打鼾和阻塞性呼吸暂停可引发夜间哮喘发作,确实,在一些不稳定的哮喘患者中,经鼻持续气道正压治疗后,哮喘控制得到改善33.
总之,哮喘治疗的长期目标之一是预防哮喘恶化。这需要更好地理解导致严重恶化的因素。本研究根据系统方案评估难以治疗的哮喘患者,提供了哮喘频繁恶化患者的临床资料。特别是,精神病理学、慢性鼻窦炎、胃食管反流、(细菌)呼吸道感染和阻塞性睡眠呼吸暂停似乎与哮喘的频繁加重有关。可以预期,对这些共病因素的严格治疗将减少哮喘的恶化,这将大大改善这些难以控制的哮喘患者的生活质量。
致谢
作者要感谢参与医院的胸科医生的合作:P.I.van Spiegel,G.Visschers(阿姆斯特丹斯洛特瓦特医院);A.H.M.van der Heijden(贝弗维克罗德克鲁斯医院);B.J.M.Pannekoek(德尔夫特格拉夫·加斯图伊斯市莱尼尔);H.H.贝伦森,K.W.范·克拉林根(德哈格市布朗沃医院)H.G.M.Heijerman,A.C.Roldan(莱茵堡医院,登哈格);A.G.M.van der Heijden(斯帕恩医院,希姆斯特德);H.C.J.van Klingk(莱顿迪亚科内森豪斯);C.R.Apap(莱德申丹圣安东尼乌斯);以及A.Rudolphus,K.Y.Tan(鹿特丹圣弗朗西斯卡斯特乌斯)。他们还要感谢M.C.Timmers提供的技术援助。
- 收到了2005年3月30日。
- 接受2005年8月5日。
- ©ERS期刊有限公司