文摘
这个综述试图阐明病理生理学、诊断、预后和治疗功能的肺mucosa-associated淋巴组织(麦芽)淋巴瘤。
麦芽淋巴瘤是最常见的肺b细胞淋巴瘤,这通常发生在收购了麦芽的背景下。疾病与无症状慢性肺泡生长缓慢的不透明可见的射线照相。诊断需要检索组织样本,应该使用微创技术,如支气管镜检查或计算甲型胎儿活检。病理生理学包括细胞遗传学异常和自身免疫性疾病,而一个协会慢性肺部感染仍是怀疑但尚未证实。疾病预后通常是优秀的和当前可用的治疗方法进行了综述,包括决定不治疗,手术,单或双料间谍化疗。
文摘
回顾澄清的病理生理学、诊断、预后和治疗肺麦芽淋巴瘤http://ow.ly/Vo47f
介绍
我们之前审查有关mucosa-associated淋巴组织(麦芽)淋巴瘤发表10多年前(1]。我们因此认为它适合提供一个更新的最新进展所做的关于这个主题,覆盖疾病病理生理学、诊断方法和新颖的治疗方法。b细胞淋巴瘤可能发生在肺部作为第二本地化来自肺外淋巴瘤。然而,t细胞淋巴瘤是不常见的。原发性肺淋巴瘤(PPL)被定义为一个克隆淋巴扩散引起的肺和临床或放射检查发现2,3]。最常见的PPL类型,在频率递减的顺序2,4):1)淋巴结外侵犯麦芽的边缘带淋巴瘤(MZL);2)弥漫型大b细胞淋巴瘤(DLBCL);和3)lymphomatoid肉芽肿病。
这个综述寻求关注和澄清的病理生理,诊断,预后和治疗功能的肺麦芽淋巴瘤。
术语
麦芽淋巴瘤是最常见的一种无痛的b细胞PPL (表1)[5),来自post-germinal中心记忆b细胞。他们属于b细胞MZLs的集团,也包括节点和脾MZL。然而,这三个MZL亚型存在非常明显的临床、形态学和分子特性6- - - - - -10]。麦芽淋巴瘤代表8%的成人病例诊断为非霍奇金淋巴瘤(11),第四个最常见的组织学亚型DLBCL后,滤泡淋巴瘤,慢性淋巴细胞白血病/小淋巴细胞性淋巴瘤(5]。
从麦芽,麦芽淋巴瘤
麦芽淋巴瘤很少出现在网站是生理上丰富,如。派尔集合淋巴结补丁的回肠末端,相反,他们最常发现,而在网站通常缺乏麦芽如胃、唾液腺、肺和甲状腺。
边缘区和支气管mucosa-associated淋巴组织
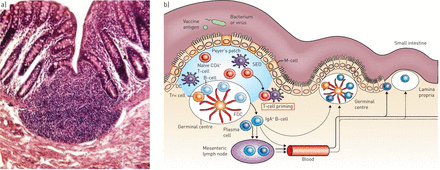
的组织学特征的边缘区在脾脏淋巴滤泡首次被提出来12等),后来承认在其他网站集合淋巴结的补丁和淋巴结。功能上,边缘区b淋巴球记忆b细胞,并参与T-cell-dependent或独立的免疫反应。麦芽是保护粘膜的淋巴组织专业(2),第一次描述了胃肠道的动物模型,然后在回肠人类。麦芽是由四个隔间:1)组织粘膜淋巴组织,由反应性淋巴滤泡,形成集中在回肠末端时派尔集合淋巴结补丁;2)固有层;3)上皮内淋巴细胞;和4)肠系膜淋巴结(图1)[2]。
)正常小肠组织学和派尔集合淋巴结补丁。b)启动肠道免疫系统的抗原是由microfold (M)的肽和过程的牙龈穹顶(SED)居民树突状细胞(dc)派尔集合淋巴结补丁。T-follicular助手(T跳频)细胞与b细胞和滤泡树突状细胞(FDC)形成一个生发中心。抗原特异性浆细胞和记忆b细胞生成和迁移通过血液和肠系膜淋巴结(94年]。复制与出版商的许可[104]。
粘膜non-encapsulated骨料肠道集合淋巴结的淋巴组织,结构类似于节点的淋巴滤泡。卵泡的边缘区周围地幔区和延伸向黏膜表面。centrocyte-like细胞组成的,像monocytoid细胞和表达pan-B-antigens, IgM表面和表面IgA1,而它们对表面IgD不利,CD5 CD10。这区分他们从天真的b细胞,表达IgD表面。边缘区b细胞基因突变Ig变量地区和大多数post-germinal中心记忆b细胞。麦芽中的b细胞保留的能力回到他们的组织接受抗原刺激,可能通过表面整合素的表达。边缘区b细胞的上皮内b细胞也可以形成集群。固有层包含IgA-secreting浆细胞、巨噬细胞和B淋巴细胞)。在空肠上皮内淋巴细胞主要发现包括CD8 t细胞表达人类的粘膜lymphocyte-1抗原(HML-1 / CD103)。肠系膜淋巴结的基本结构是相同的,周围淋巴结,突出边缘区。 Memory B-cells from post-germinal centres circulate in the peripheral blood and include cells from the marginal zone of the spleen, lymph nodes and MALT.
此外淋巴组织(BALT)第一次被描述在胎儿和新生儿肺肺感染待定性质的影响(2]。BALT也可以发现在滤泡性细支气管炎,可以与各种自身免疫性疾病有关,如干燥综合征,但没有找到在正常肺。胃是最容易感染的器官的麦芽淋巴瘤、胃和几个特征麦芽淋巴瘤可以外推到肺淋巴瘤等其他地方的。
麦芽慢性抗原刺激
淋巴瘤的边缘区通常伴有慢性抗原刺激,无论微生物来源的抗原大体上或(图2)[12]。这是一个不寻常的lymphoproliferation形式,传染病的感染或直接改变不了淋巴细胞,与淋巴瘤与eb病毒相关,人类疱疹病毒8或人类t细胞白血病病毒1 (13]。在MZLs,传染病增加淋巴瘤的风险由慢性淋巴球增生刺激转换。在慢性抗原刺激的情况下,如幽门螺杆菌感染,麦芽发展在胃里,稍后可以接受淋巴瘤的转换从淋巴细胞边缘区。在最初的观察胃麦芽淋巴瘤、恶性b细胞克隆过程最初需要的存在幽门螺旋杆菌抗原为了增殖,幽门螺旋杆菌被发现在几乎90%的胃活检患者胃麦芽淋巴瘤(14,15根除),其主要完成和长期疾病缓解60 - 80%的早期胃麦芽淋巴瘤病例。幽门螺旋杆菌根除也被报道在局部有效的胃DLBCL [12,14,16]。然而,最近的一些研究显示一个增加的速度幽门螺旋杆菌消极的病人高达30 - 50%的胃麦芽淋巴瘤病例(17]。其原因仍不清楚;自由在疑似患者使用抗生素幽门螺旋杆菌感染或症状可能是一个潜在的解释麦芽淋巴瘤转移特征在不久的将来。

肺的病理生理学mucosa-associated淋巴组织(麦芽)淋巴瘤。麦芽的发展已经证明与慢性感染的肠道,但尚未在肺部,可能与慢性自动抗原刺激(即。干燥综合征)。几乎50%的肺麦芽淋巴瘤细胞遗传学异常,成为独立于抗原刺激。
其他传染性病原体麦芽淋巴瘤的可能的原因被认为是在其他网站12,18,19]。之间的因果关系被建议空肠弯曲杆菌感染和小肠麦芽淋巴瘤,原名α-chain疾病或地中海淋巴瘤,丙型肝炎病毒感染之间以及某些情况下脾MZL。一些研究还发现关联,尽管没有证明因果关系,两者之间包柔氏螺旋体burgdorferi莱姆病(代理)感染和皮肤麦芽淋巴瘤,和之间Chlamydophila psittaci和眼附属器麦芽淋巴瘤。
肺的病因与麦芽淋巴瘤相关抗原尚未确定。一项研究使用PCR检测DNA的痕迹Chlamydophila肺炎,沙眼衣原体,c . psittaci或肺炎支原体从患者肺组织麦芽淋巴瘤(n = 69)。结果与控制其他肺淋巴增殖性疾病的标本(n = 30)和non-lymphoproliferative障碍(n = 44) (20.]。在这项研究中,DNA检测衣原体科更频繁地在麦芽组织样本non-lymphoproliferative障碍的患者,虽然差异无统计学意义。支原体DNA没有检测到。此外,欧洲多中心最近的一项研究使用16 s核糖体RNA-based方法发现的DNA无色菌xylosoxidans在57 124肺麦芽淋巴瘤与15 82控制(p = 0.004)21]。现在需要进一步的研究来证明这个病原体之间的因果关系和肺麦芽淋巴瘤。使用一道方法,我们的团队努力追求使用现代微生物学技术的研究在这个领域。强大的工具已经发展为DNA和RNA序列(22),使所有在场的DNA和RNA的分析一个给定的样本,可以提供一些特定的病原体存在的证据与肺麦芽淋巴瘤(23]。
慢性自身免疫的抗原刺激也可能起源(图2)。麦芽淋巴瘤的唾液和甲状腺自身免疫性疾病患者更常见的观察,干燥综合征或桥本甲状腺炎。荟萃分析涉及29 423例证实干燥综合征或系统性红斑狼疮展出MZL[的风险增加24]。原发性或继发性干燥综合征报道与任何类型的淋巴瘤的风险增加6.5倍,1000倍的风险增加唾腺麦芽淋巴瘤,和一个5倍的风险增加淋巴瘤淋巴结外侵犯其他网站。系统性红斑狼疮与任何类型的淋巴瘤的风险增加2.7倍,和淋巴结外侵犯淋巴瘤的风险增加12.9倍。疾病包括慢性抗原刺激,如系统性红斑狼疮、多发性硬化症、桥本甲状腺炎,,特别是干燥综合征,都是公认的危险因素为发展中肺麦芽淋巴瘤(24]。
由于环境风险因素,面包师和石油工人显示眼附属器和皮肤的麦芽淋巴瘤的风险增加,分别为(25]。然而,这种风险尚未在肺麦芽淋巴瘤。
细胞遗传学异常
的细胞遗传学异常特征,促进麦芽淋巴瘤已经认识好几年了(表2和图2)。细胞遗传学异常的频率和类型取决于淋巴瘤的网站,也可以是与病人的起源有关。相比之下,其他形式的淋巴瘤,麦芽淋巴瘤并不以一个诊断基因畸变,除了被t(11; 18)(温度系数,温度系数)API2-MALT1下面讨论,而是显示一个各种各样的遗传特性。细胞遗传学异常是最常发现在肺部,和易位是最常见的一种改变,与t(11; 18)(温度系数;温度系数)是最常见的易位和特定于麦芽淋巴瘤(26]。这种易位检测到肺的42%情况下,肠胃病例的22%和15%的情况下,虽然没有在大多数情况下,甲状腺,唾腺和肝脏麦芽淋巴瘤(27,28]。在胃麦芽淋巴瘤,t(11; 18)(温度系数,温度系数)易位与淋巴结有关传播和阻力幽门螺旋杆菌针对抗生素。由于这个原因,API2基因(凋亡抑制剂2),位于11号染色体融合的MALT1基因(麦芽lymphoma-associated易位),位于18号染色体上,导致生产的嵌合蛋白:AP12-MALT1。其他易位包括t(1; 14)(第22位;问)BCL10-IgHt(14、18)(问;温度系数)本- - - - - -MALT1已报告,两个罕见的易位,胃,肺和皮肤t(1; 14)和肝、肺和眼部附件t (14、18) [27]。在每种情况下,易位的结果修改基因的转录失调和超表达BCL10 MALT1,分别在肿瘤细胞。另一个易位,t (3; 14) (p14.1;问)FOXP1-IgH最近被描述,但不具体麦芽淋巴瘤DLBCLs因为它也被报道。它的存在不包括t(11; 18)(温度系数,温度系数)。FOXP1蛋白也在麦芽淋巴瘤与三倍体3,表明基因拷贝数的增加可能是另一个管制基因表达机制。
上面列出的所有易位,除了t (3; 14) (p14.1;问),导致核factor-κB的组成性激活信号通路。上述易位间期荧光可以被探测到原位杂交(鱼)formalin-fixed石蜡包埋(FFPE)组织部分或者由逆转录酶聚合酶链反应检测冷冻肿瘤样本(26]。其他细胞遗传学异常与麦芽淋巴瘤相关三倍体3和18 [26]。非整倍性是很少与t (11; 18)。虽然诊断API2- - - - - -MALT1易位在胃麦芽淋巴瘤与抵抗抗生素消灭H幽门,和更频繁的传播疾病诊断、预后和预测价值的细胞遗传学异常尚未评估肺麦芽淋巴瘤(29日]。它也建议的存在API2- - - - - -MALT1易位与更好的应对化疗(见后)29日]。
最后,麦芽淋巴瘤可能成为细胞遗传学异常和抗原刺激的结果。说明这一点,鼠标模型模拟BCL10或API2-MALT超表达了边缘区增生没有淋巴瘤的发展。然而,老鼠接受API2-MALT1过度发达淋巴瘤与弗洛伊德佐剂抗原刺激后(30.- - - - - -32]。
流行病学、临床试验和成像
ppl是罕见的临床实体,代表只有0.5(肺瘤病例的-1%图3)。麦芽淋巴瘤代表PPL病例的80%以上,构成最常见的肺淋巴瘤(33- - - - - -35]。PPL发病通常发生在∼50 - 60岁,偶尔影响那些在30岁以下(1]。吸烟率(∼35%)没有发现在人们开发PPL高于一般人群(35,女性和男性一样经常受影响。免疫系统紊乱的存在被认定为开发一种麦芽淋巴瘤的诱发因素,与最近的一项研究报告提出一种自身免疫性疾病,16%的患者在诊断的时候(35]。
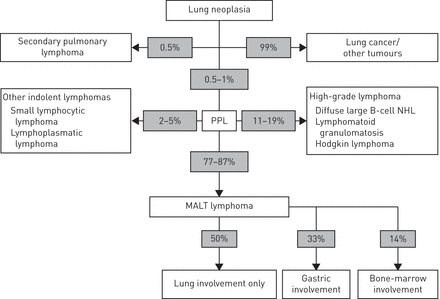
各自的百分比的肺部肿瘤。原发性肺淋巴瘤(PPL)是罕见的;mucosa-associated淋巴组织淋巴瘤是最常见的类型的人。NHL:非霍奇金淋巴瘤。
近一半的麦芽淋巴瘤病例诊断病人无症状,和调查发起完全是因为。胸片发现异常如果症状出现,他们大多是特异性的,通常包括咳嗽、最小的呼吸困难、胸痛、咯血有时也报道。碎裂声的罗音是检测到肺听诊在不到20%的情况下。虽然一般症状如发烧和减肥是观察不到四分之一的麦芽淋巴瘤患者,这些尤其与攻击性疾病有关形式(1]。
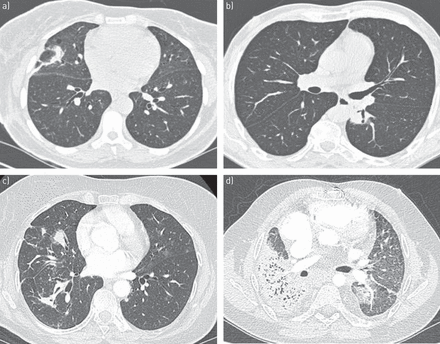
在放射学检查,麦芽淋巴瘤通常表现为一种慢性肺泡局部透明度,直径小于5厘米,与近50%的情况下(空气支气管征36- - - - - -40]。计算机断层扫描(CT) (图4比标准射线照相法),这是更敏感,表明大多数的麦芽病变是双边(60 - 70%的病例)和多个(70 - 77%的病例)(41,42]。没有地形优势。混浊包含一个明确的补丁在每个病变中,对应于完整的支气管腔。麦芽诊断淋巴瘤通常基于内膨胀支气管病变的存在(42]。最常见的模式是合并(∼55%),结节(∼55%)和大众(∼50%),和∼85%的患者有航空公司内部的病变。Micronodules(∼20%),毛玻璃混浊(∼25%)和小叶间隔线(∼10%)更频繁(36- - - - - -38]。最终,CT扫描模式可能是一个孤独的肺结节,甚至更罕见的囊性或空洞病灶。囊性肺损伤经常与相关的淀粉样蛋白轻链沉积和空洞的病变显示更高年级淋巴瘤(43- - - - - -45]。肺门或纵隔淋巴结病也可能发现∼15%的病例的CT扫描,但通常是< 1.5厘米和轻微的胸腔积液在∼10%的病例36]。平均间隔时间初始异常的临床或放射性的发现和诊断是9个月,尽管这可能相差很大,从15天到8年(35- - - - - -39]。
模拟)代表计算机断层扫描图像的不同模式,都证实了肺mucosa-associated淋巴组织淋巴瘤。在同一个病人局部肺泡透明中间叶和b)左边下叶。c)弥漫性肺泡透明在右上肺与扩散gound-glass透明。d)与航空公司在整合右上肺损伤与弥漫性网状和毛玻璃的透明。
在临床水平,挑战在于如何正确诊断麦芽淋巴瘤基于辐射发现慢性弥漫性或局部肺泡透明,可以对应几个不同的目的(表3)。
诊断方法
在这种情况下,患者出现肺损伤和麦芽淋巴瘤被怀疑时,几种方法可能需要获得足够的信息正确诊断,为了排除其他炎症性疾病和恶性肿瘤以及准确分类的淋巴瘤亚型。组织活检是诊断的金标准。FFPE活检样本用于组织学评估和免疫组织化学,而冷冻样品用于分子遗传分析免疫球蛋白基因重组(PCR)。细胞学检查和活检样本也可以提供细胞流式细胞术。诊断方法的目标是使用微创技术,如支气管镜检查和计算机针吸活组织检查,为了限制侵入性程序的数量,如开胸手术活检。
贡献的支气管镜检查活检和支气管肺泡灌洗
而宏观结果在支气管镜检查通常是正常的36),异常炎症粘膜和支气管狭窄可能观察到(36]。息肉状支气管病变非常罕见,通常指向一个小细胞非霍奇金淋巴瘤。支气管和transbronchial活检时更加丰硕的支气管病变或指导下进行地形异常映射的CT扫描(36]。支气管的敏感性和transbronchial活检发现麦芽淋巴瘤已报告31和88%,分别为(图5)[35]。
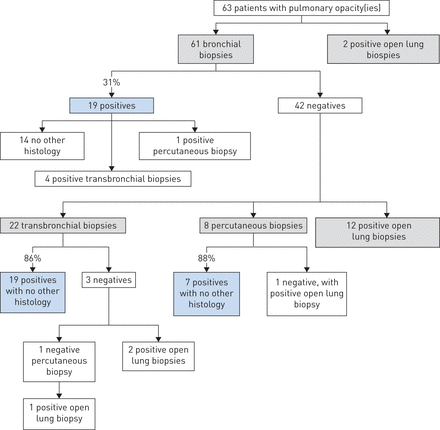
诊断策略采用一系列回顾63例肺不透明度。步骤1:61支气管和transbronchial活检在支气管镜检查;步骤2:计算机断层扫描(CT)引导经皮transparietal活检。在缺乏以前的诊断,最后一步是一个开放的肺活检。从[复制35]。
支气管肺泡灌洗(BAL)在支气管镜检查可能也有助于诊断慢性肺泡透明。这种技术可以显示肿瘤上皮细胞的缺失,被发现在其他恶性肿瘤,如。lepidic腺癌(以前称为支气管肺泡癌)或病原体的存在指向一种慢性感染。淋巴细胞的存在牙槽炎也可以表明PPL (46),虽然这通常淋巴球增多了t细胞表型和似乎没有具体到人,除非淋巴球水平大于10%36,46,47]。淋巴细胞通过BAL也可能包括monocytoid centrocyte-like或血浆细胞。淋巴球牙槽炎的诊断价值是最重要的,如果可以证明单克隆说明免疫球蛋白基因的克隆重组使用分子生物学技术或轻链限制通过流式细胞术(48- - - - - -52]。然而,一个阴性结果不排除麦芽淋巴瘤的诊断。在最近的一项研究,84%的麦芽淋巴瘤(n = 35)患者淋巴细胞牙槽炎表现出超过15%。淋巴细胞占10%以上的肺泡淋巴细胞在表型出现可用的情况下,和b细胞克隆被发现在71%的情况下(53]。此外,易位t(11; 18)(温度系数,温度系数),这是特定于麦芽淋巴瘤,可以证明在落下帷幕54]。这些数据证实,BAL能够代表一个强大的诊断工具,目前在临床实践中未充分就业。
如果没有确定具体的病变支气管镜检查,必须考虑计算机愿望和活组织检查。这种技术尤其适合于周围结节或质量。这个测试已经报道的敏感性为80% (图5)[35]。诊断手术可能会执行作为最后的手段。这种侵入性方法需要大量的努力,费用和post-biopsy患者恢复时间;然而,它确实提供提供更大的优势比微创手术活检样本。淋巴瘤形态和immunophenotypically复杂,它们有时与活性元素,如non-neoplastic t细胞反应有关,肉芽肿,淀粉样纤维化,呈现任何诊断困难仅使用小活检样本。当存在局部的病变,手术方法提供了机会彻底治疗的同时执行活检过程(见部分预后和治疗)。
据报道,麦芽淋巴瘤的诊断已经使用支气管超声或内镜超声在经验丰富的手中,用流式细胞仪进行样品(55]。尽管支气管内超声据报道是一个很好的诊断工具对大型b细胞和霍奇金淋巴瘤(55- - - - - -57),这种方法似乎不适合在纵隔肺麦芽淋巴瘤各项检验的罕见(∼15%)和体积小(< 1.5厘米直径)35]。Transbronchial cryobiopsy最近开发和实际上是讨论的弥漫性间质性肺疾病的诊断算法(58]。组织学确认通常来自小样本可以从transbronchial检索或经胸廓的活组织检查(35),cryobiopsy可以讨论的经验丰富的团队,以避免手术活检(59]。
病理诊断标准
麦芽淋巴瘤的诊断建立了基于肿瘤组织的组织学分析。麦芽淋巴瘤的典型的宏观特征是一个白色的质量,这是糟糕的分隔和柔软,没有什么不同纹理的切割面淋巴结淋巴瘤的影响。肿物罕见的囊性麦芽淋巴瘤曾被观察到。
麦芽淋巴瘤的组织学特性的存在淋巴渗透扩张的边缘区反应性淋巴滤泡组成的小细胞,一个变量细胞学外观包括小圆淋巴细胞,centrocyte-like细胞或monocytoid细胞。分散centroblasts存在。浆细胞分化往往是肺。肿瘤细胞渗透细支气管或肺泡上皮细胞导致lymphoepithelial病变。卵泡殖民化的肿瘤细胞可能会观察到(34,37,60- - - - - -62年]。凝聚力的大型b细胞必须建议DLBCL与麦芽淋巴瘤的诊断。
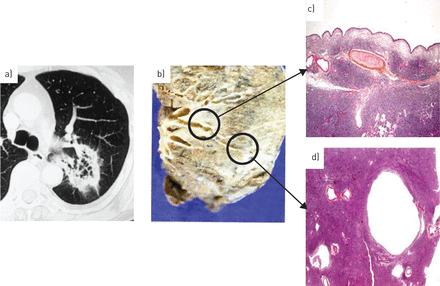
浆细胞可能很多,可能会或可能不会显示轻链限制。肿瘤细胞浸润也可能会看到沿着bronchovascular包和小叶间隔群众的外围,如细支气管和肺泡壁63年]。麦芽淋巴瘤浸润的密度通常产生一个扩大的肺泡壁,剩余肺泡腔和崩溃。航空公司通常是完好无损,与空气支气管征观察CT扫描(图6)。更不寻常的形式的麦芽损伤可能包括淀粉样变或肉芽肿反应、血管侵犯(62年- - - - - -66年),或不同程度的纤维化63年),尽管这些都不是关键的诊断特性。
代表的计算机断层扫描(CT)图像,和肺宏观和微观考试获得患者肺mucosa-associated淋巴组织(麦芽)淋巴瘤。一)CT图像显示肺泡内膨胀支气管病变局部的不透明度。b)宏观检验显示了一个白色的质量,发现是麦芽淋巴瘤的显微镜检查(苏木精和伊红染色,25×放大)的代表部分c)支气管壁和d)支气管扩张由于肺泡崩溃。
免疫组织化学的贡献
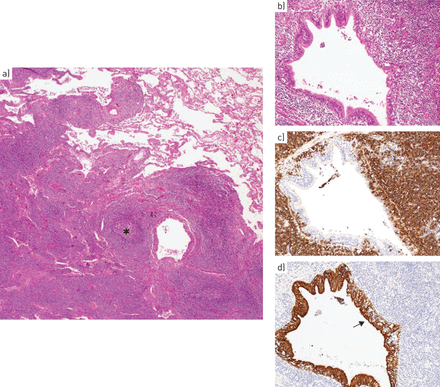
FFPE组织的免疫组织化学分析部分是强制性的确认麦芽淋巴瘤的诊断和排除活性滤泡增生或二级本地化的肺节点b细胞淋巴瘤。肿瘤细胞表达CD20和CD79a b细胞抗原和扩大bronchovascular包和小叶间隔(图7)[34,37,39,40,60- - - - - -63年,67年]。他们是CD5 -它允许排除套细胞淋巴瘤的诊断或慢性淋巴细胞白血病(46]。会突出显示剩余淋巴滤泡的染色CD21。表征+CD23+残余滤泡树突细胞(35,45,47]。小活性淋巴细胞(CD3)也可以发现顶叶肺泡内渗透和peribronchiolar结节(61年,63年]。浆细胞分化进一步探讨疣状anti-kappa和anti-lambda抗体,和非常有用的区分麦芽淋巴瘤单型的浆细胞反应性浆细胞浸润。形态学和免疫组织化学允许排除肺本地化的地幔细胞,滤泡,lymphoplasmacytic或淋巴细胞性淋巴瘤61年,63年]。增殖指数通常是低(ki - 67 < 10%)。
代表性的肺组织学mucosa-associated淋巴组织(麦芽)淋巴瘤。)低放大显示肺结节性淋巴渗透,扩大反应性淋巴滤泡的边缘区(*)浸润的细支气管上皮细胞(苏木精和伊红染色,25×放大)。b)小淋巴细胞形成lymphoepithelial病变(苏木精和伊红染色,25×放大)与c) CD20 immunophenotype(25×放大)。d) Lymphoepithelial病变(箭头)突出显示anti-cytokeratin AE1 / AE3疣状(25×放大)。
分子生物学的贡献
目前分子生物学技术包括pcr方法使用冷冻或FFPE组织样本(有时与以前的显微解剖)来确定b细胞单克隆。这个分析是非常有用的情况下形态学和免疫组织化学特性是不足以建立麦芽淋巴瘤的诊断。染色体易位检测通过逆转录酶聚合酶链反应或相间鱼FFPE组织部分使用分开探针MALT1基因。
鱼技术还可以检测额外染色体3的副本,8 - 18,在麦芽淋巴瘤很常见。作为替代与anti-kappa anti-lambda抗体,免疫组织化学显色原位杂交和κλ探针也可以用来确定tumoral浆细胞组件显示轻链限制(克隆)。
然而,分子生物学甚至是不够的麦芽淋巴瘤的诊断存在特定的易位。此外,特定的易位并不实际治疗的靶向治疗。
鉴别诊断
主要的挑战在组织学方面,特别是在使用一个小标本,是区分麦芽淋巴瘤:1)弥漫性淋巴增生和淋巴细胞性间质性肺炎;2)卵泡细支气管炎和慢性非特异性的炎症反应;或其他低等级3)b细胞淋巴瘤,正如前面所讨论的那样,和慢性非特异性炎症反应(4)62年,68年]。麦芽淋巴瘤的区别组织肺炎和/或非特异性间质性肺炎主要依赖于组织病理学特性和丰富的演示小b细胞渗透扩展超出了反应性淋巴滤泡的特点通过模式渗透扩散bronchovascular包和小叶间隔,可能被忽视的功能小活检标本。尽管lymphoepithelial病变可能观察到在反应条件下,检测上皮内淋巴细胞浸润有双重CD20 / CD43-positive表型仍然是强烈的麦芽指标淋巴瘤(62年]。
独特的结节性表示可能对应于浆细胞肉芽肿、炎症肿瘤染色或IgG4综合症。IgG4-related疾病可能是区别于肺麦芽淋巴瘤的存在丰富IgG4-positive可见混有适量的细胞嗜酸性粒细胞,storiform-type纤维化,闭塞的静脉炎和动脉炎。这个诊断是由IgG4支持+/免疫球蛋白+细胞比例> 40%的评估组织部分和血清IgG4浓度升高。然而,潜在的关系IgG4-related疾病和淋巴结外侵犯MZL最近文献中所讨论的,根据罕见的观察眼附属器或皮肤MZL与大量入渗IgG4浆细胞或由一个潜在的IgG4-related疾病(69年]。我们所知,类似的功能尚未报道的肺麦芽淋巴瘤。在困难的情况下,基于分子方法b细胞单克隆和相间的鱼都是有用的工具来区分从淋巴瘤反应条件。
少数情况下同步发生的肺腺癌和肺麦芽淋巴瘤已报告在文献中已经描述的胃麦芽淋巴瘤(70年,71年]。虽然这个事件非常罕见,临床医生和病理学家应该意识到可能的这两种疾病协会。
预后和治疗
Pre-therapeutic分期
淋巴结淋巴瘤与二次传播到肺部可以排除使用CT扫描对比剂注入的胸部,腹部和骨盆(表4)。骨髓活检并不是必要的,但可能显示麦芽淋巴瘤传播在13 - 30%的情况下(图3)[7,35,72年- - - - - -74年]。同样,伴随疾病在其他mucosa-associated淋巴网站存在于25 - 35%的情况下(图3)[73年- - - - - -75年),更频繁地观察到nondigestive麦芽淋巴瘤。在63年最近的一项研究麦芽淋巴瘤病例,肺外参与展出∼50%,33%的胃参与和14%的骨髓参与(35]。有症状的病人中其他粘膜网站必须评估,这些网站包括眼睛,耳朵,鼻子和喉咙,除了磁共振成像或超声波的唾液和泪腺体,如果有任何疑问,胃镜检查和结肠镜检查。某些情况下可能需要评估小肠过境。
正电子发射断层扫描(PET)使用18 f-2-fluoro-2-deoxy -d葡萄糖(FDG)尚未详细调查。其敏感性和特异性可以随器官正在考虑。PET-FDG评估相关的胃似乎误报警率高,达到50 - 89%[的敏感性76年]。当评估肺部疾病产生更好的结果,100%到80的敏感性(77年,78年]。PET-FDG不能使评估骨髓参与(35),虽然可以检测plasmacytic分化与高灵敏度(79年]。
唯一有用的实验室检测预处理筛选的乳酸脱氢酶水平,血清电泳和免疫电泳。单克隆丙种球蛋白病,出现在十个里有八个IgM-type情况下,还发现在20 - 60%的麦芽淋巴瘤病例。是更频繁地发现如果plasmacytic分化显示(36,38- - - - - -40)在肺外疾病情况下(35]。最后,增加β2-microglobulin水平似乎是一个独立的因素与不良预后相关(73年]。
预后因素
麦芽淋巴瘤患者预后良好,总体5年生存率超过80%,中位生存10年以上(34- - - - - -40,60,65年,73年- - - - - -75年,80年]。麦芽淋巴瘤患者实际上受益于患者总生存期超过节点或脾MZL [7]。然而,麦芽淋巴瘤患者的生存并没有被证明是等价的一般人群(33,65年]。中位数生存的患者表现出麦芽淋巴瘤消化道并不不同于其他网站,然而无进展生存似乎更短的疾病在其他网站,特别是肺部(72年]。需要长时间的监测在这些情况下,几乎50%的患者复发经验,在相同的位置或在胸外地区(36,40,60,65年,67年手术切除后)> 2年。
麦芽淋巴瘤的预后因素尚未得到明确的证明。没有性等因素,延迟诊断、症状存在,是否双边病变,肺外的参与或medullar位置提供预后能力(35]。在多变量分析包括所有疾病网站,β2-microglobulin水平升高(73年)根据安阿伯和四期分类系统(81年)被发现影响预后。63年一项研究肺麦芽淋巴瘤患者,年龄和性能状况很穷的预后因素总生存期(35]。进一步涉及48麦芽淋巴瘤患者的回顾性研究未能识别任何预后因素(82年]。淋巴瘤的回顾性队列与干燥综合征有关,活跃干燥综合征与预后差相关。然而,这群包括麦芽淋巴瘤和DLBCL情况下(83年]。最近,Thieblemont等。(84年)提出了一种简单而有效的预后因素包括年龄> 70岁,安阿伯市阶段> 2和乳酸脱氢酶升高。393年一群病人,这三个因素,加在一起的时候,歧视三个风险组不同的5年无进展生存(78%、63%和29%;p < 0.001), 5年总生存期(99%、92%和74%;p < 0.001)。
麦芽的变换淋巴瘤DLBCL已经建议了,因为两个组织学亚型可以在连续切片观察到在一个病人,具有类似的重组本基因和基因异常积累(27,34,38,40,61年,63年,85年]。然而,鉴于t(11:18)的存在,更积极的治疗策略可能是合理的29日]。
主要治疗选项
最近的建议集中在更频繁的胃麦芽淋巴瘤(86年,87年]。没有发现,微生物具有同等作用幽门螺旋杆菌在胃淋巴瘤。我们因此无法使用有效抗生素治疗肺麦芽淋巴瘤。然而,部分响应最近报道肺麦芽淋巴瘤患者,接受四个课程14天的克拉霉素(每天2 g)没有任何病原体的证据(88年]。
目前的治疗方法包括手术、化疗、免疫治疗和放射治疗。是不可能的,以评估这些治疗的相对有效性,比较组不存在,甚至不可能被认为是89年]。然而,手术切除或放疗可能认为如果病变局部的(36,38,90年]。放射治疗可能会提供更少的发病率的好处(91年,92年]。
单独使用化疗是允许在双边或肺外疾病的情况下,或在疾病复发或恶化的情况下。Multiple-agent化疗治疗,如切(环磷酰胺、hydroxydaunorubicin oncovin和强的松),并不认为是优于单药化疗使用苯丁酸氮芥或氟达拉滨(35,36]。此外,环磷酰胺或蒽环类化疗很穷无进展生存率的预后因素在一项研究中,与苯丁酸氮芥(相比35]。Anti-CD20单克隆抗体(利妥昔单抗)是有效的,在麦芽生产70%的反应率淋巴瘤无论疾病的网站,但他们与疾病的复发率(36%)高(93年]。
未来的第三阶段研究包括231名患者不适合当地的治疗,他们发起的利妥昔单抗或rituximab-chlorambucil [94年]。更好的实现主要目标5年风平浪静double-therapy组的生存率观察较单药治疗组(68%与50%;p = 0.02)。Double-therapy完全缓解率(78%增加与65%)。5年无进展生存率提高double-therapy组,虽然不显著(94年]。5年生存率没有改善(89%)。3 - 4级中性粒细胞减少double-therapy组更常见,而感染和toxicity-related两组死亡率是一样的。美罗华独自也评估第三个手臂,打开二次审判,预期的结果。回顾性队列的胃麦芽淋巴瘤,缓解率为100%,6周时应用double-therapy,与45%仅与利妥昔单抗(29日]。在同一队列,苯丁酸氮芥的104周后完全缓解率仅为78%(20的27)与39%的患者和没有t(11:18),分别为(95年]。然而,没有数据可在肺麦芽淋巴瘤病例中,尽管普遍存在t(11:18)在此设置。替代疗法已被证明antitumoral影响目前可用,如嘌呤类似物(氟达拉滨和cladribine), pentostatin、核factor-κB抑制剂(bortezomib)或与苯丁酸氮芥multiple-agent化疗/米托蒽醌/强的松或bendamustine /利妥昔单抗(87年,96年,97年]。然而,各自的价值每个治疗是很难估计的,特别是考虑到他们的副作用98年]。Lenalidomide或bortezomib也被评为二线治疗99年- - - - - -103年]。
最后,局部治疗(放疗或手术)时,应该考虑可行的局部的疾病。药物治疗必须考虑年龄、症状、传播和性能状态,观察与等待的态度可能是最好的解决方案。是最常用的一线治疗rituximab-chlorambucil疗法。然而,一个人应该考虑成本和血液学的并发症的风险增加而给予苯丁酸氮芥单独作为一个选项。最终观望的态度可能提出在无症状患者疾病有限,尤其是老年患者或患者并发症。
结论
已取得显著进展确定的致癌机制参与肺麦芽淋巴瘤的发展。到目前为止,没有传染病隔离肺麦芽淋巴瘤的原因,这可能发挥作用幽门螺旋杆菌发展的胃麦芽淋巴瘤。克隆淋巴增殖性疾病的诊断也受益于使用免疫组织化学和分子生物学技术。这些技术的潜在贡献应该更广泛的评估,特别是使用支气管镜活检和小标本,以避免创伤性开胸手术,有时,纯粹是为了执行诊断的目的。
没有随机试验特别关注肺麦芽淋巴瘤,相同的治疗是目前所有麦芽淋巴瘤类型,提供本地化的不管。当有其他本地化或呼吸道禁忌症,应考虑手术或放射治疗。否则rituximab-chlorambucil应该使用在个案基础上,和在某些情况下,简单地监测病人可能是最合适的方法。
脚注
利益冲突:披露可以找到与本文的在线版本www.qdcxjkg.com
- 收到了2015年10月14日。
- 接受2015年11月23日。
- 版权©2016人队