摘要
尽管完全切除被认为是治疗非小细胞肺癌(NSCLC)的唯一方法,但50%的切除患者在5年内死于复发或肺部第二原发肿瘤。目前尚不清楚,这些患者的随访是否具有成本效益,以及是否可以通过早期发现复发肿瘤来改善预后。
对563例在大学医院接受了可能治愈的非小细胞肺癌切除术的连续患者进行定期随访的益处进行了分析。随访包括临床就诊和胸部x线摄影,根据标准方案长达10年。使用Kaplan-Meier分析方法估计生存率,并评估随访计划的成本效益。
共有23例患者(占肺叶切除术组的6.4%)因第二次肺恶性肿瘤接受了进一步的手术治疗。10年的定期随访为3.8%的患者提供了第二次治愈治疗的机会。
每生命年的计算成本为9万瑞士法郎。后续方案的成本效益远远高于类似的大规模监测方案。根据这些数据,减少了随访的强度和时间。
手术是早期非小细胞肺癌(NSCLC)最合适的治疗方法。1。尽管部分患者的5年生存率可达60%,但总体而言,50%的接受切除的患者仍会复发2。据肺癌研究组报道,接受T1N0手术的患者中,不到三分之一的患者在60个月内临床无疾病3.。因此,即使在“完全”切除后,患者仍有复发的风险。这些复发,或远处,或局部,或两者兼而有之,主要发生在手术后的前5年内4。此外,新的肺恶性肿瘤(异时性第二原发性肺癌(mSPLC))可能独立于先前的肺肿瘤发展。异时性第二原发性肿瘤,由Martini和Melamed定义5,在后续研究中被确定为1%6和5%7每年。马提尼和梅拉米德5据报道,在I期肺癌切除术后,mSPLC的累积发生率为9%。
发展为mSPLC的患者必须接受与首次恶性肿瘤复发患者不同的治疗。对于大多数复发,治疗的目的只能是缓解。对于少数肺叶切除术后局部复发的患者和一些mSPLC患者,有机会进行第二次可能治愈的切除。与大规模结局研究中观察到的相对较多的mSPLCs相比,第二次治愈性切除是罕见的临床事件。要进行这样的手术,必须满足不同的标准。首先,新的恶性肿瘤必须有可切除的部位、大小和分期。其次,患者的整体状况和肺功能必须足以进行第二次肺组织切除。
关于支气管癌切除术后标准化随访方案的疗效的前瞻性研究很少,这可能导致潜在的mSPLCs检测或在可治疗阶段的复发。在一个回顾性研究处女座et al。8在切除患者中,强化随访与低强化随访的生存率无差异。此外,早期发现第二肺恶性肿瘤对健康的益处从未得到令人信服的证明。本研究的目的是评估治疗性非小细胞肺癌切除术后定期随访计划的价值和成本效益。作者特别试图回答以下问题:1)在参加随访计划的无症状患者中可以检测到多少可切除的mSPLCs ?2)有治愈潜力的再手术是否能提高生存率?3)与其他已建立的治疗方法相比,该随访计划的每生命年获得成本(LYG)如何?
患者及方法
研究对象
1980年1月至1997年12月期间,巴塞尔大学医院有615例患者在标准化术前分期后接受了可能治愈的非小细胞肺癌切除术。所有手术均由同一组心胸外科医生进行。围手术期(30天内)死亡率为2.6% (n=16)。另有6例患者在术后3个月第一次随访前死亡。在这段时间内,23例患者出现早期复发。7例患者因不明原因未参加第一次随访。研究人群包括那些在术后3个月临床无癌状态下参加第一次随访的患者。本组563例患者(男性441例,女性122例)中位年龄为64岁(范围:28-85岁)。其中肺叶切除术340例,胆叶切除术21例,肺切除术202例。进一步的人口统计说明见表1⇓。
研究设计
随访每3个月进行一次,持续2年,然后每6个月进行一次,持续5年,手术后每年进行一次,持续10年。随访由家庭医生或在大学医院的门诊进行,包括标准化的患者病史、体格检查和胸部x线摄影(在肺叶切除术或胆管切除术后的前后方和侧后方,在全肺切除术后的前后方)。结果记录在标准化问卷中。所有资料均为前瞻性收集。
研究结果和终点
研究的主要终点是支气管恶性肿瘤可手术或不可手术复发的发生。次要终点定义为随访结束后临床无癌症或与癌症无关。大约70名患者在研究结束时(1999年5月)没有达到确定的终点,在监测下仍然没有癌症。复发或mSPLC可以在无症状患者定期随访时的胸片上检测到,或者因为两次随访之间的间隔出现了癌症相关症状。第二原发性肺癌的诊断是基于Martini和Melamed定义的标准5包括:1)第一肿瘤和第二肿瘤的组织学不同,或2)在组织学相同的情况下,两种癌症之间应该有至少2年的无病间隔;新的恶性肿瘤应该起源于癌症原位;第一个肿瘤和mSPLC发生在不同的肺叶,但在两者共同的淋巴结中未检出癌,并且在mSPLC诊断时未出现肺外转移。
计算从第一次治愈切除日期到证实恶性肿瘤复发日期之间的无病间隔时间。在第二次分析中,评估了总生存期。由于不同原因离开随访的临床无癌患者或仍在监测中的患者在他们最后一次访问时被审查。通过将这些患者与其余研究人群进行比较,排除了信息审查。使用反向回归模型评估任何因素与生存时间的相关关系。结果表明,两组患者再次出现肺部恶性肿瘤的风险相同。
分析、成本计算和统计
与随访计划相关的费用包括临床访问费用(120瑞士法郎)和胸部x光片费用(前后位/侧位180 SF,或前后位170 SF)。第二次作业的成本估计为20,000平方英尺。关于进一步评价可疑调查结果的费用不包括在内。额外的重新安置费用被省略了。
生存率采用Kaplan-Meier法计算。通过log-rank检验确定两组间的生存差异。概率值p⪕0.05认为有统计学意义。采用多因素回归分析评估年龄、性别、分期、疾病组织学或任何其他因素与生存时间的相关性。为排除因信息删减而产生的偏倚,采用卡方检验分析组间差异。因此,通过多元回归分析,比较审查和非审查患者之间的因素分布。
结果
研究人群包括563例患者,在术后3个月临床无癌状态下进入随访计划(人口学描述;表1⇑和2⇓)。中位随访时间<4年。239例患者出现新的恶性肿瘤或复发(图1)⇓)。其中70%以上发生在术后2年内,93%发生在术后5年内。111名患者主要在头两年无癌死亡,142名患者退出了随访计划。患者几乎以恒定的速率(11例患者·年)退出−1。在本研究结束时,仍有71例临床无癌患者入组(图1)⇓)。在进入随访计划的563例患者中,共有23例患者(4.1%)接受了第二次治愈性非小细胞肺癌切除术(表3)⇓)。这一组患者仅占肺癌复发患者的10%。
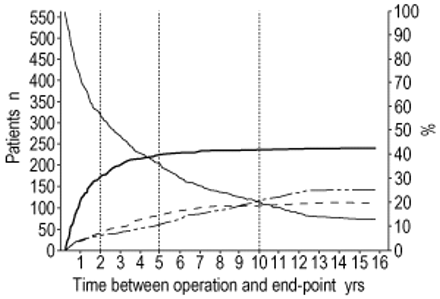
563例患者达到终点的时间模式。239例患者再次出现支气管癌征象(——);342例患者临床无癌;142例患者失访(- - - -);死亡111例(- - -);71例患者仍在随访(-)。
21例肿瘤明显为mSPLCs, 2例局部复发患者行全肺切除术。15例再次手术患者(占研究人群的2.6%)在定期随访中被发现,而其余8例肿瘤是由于在预定随访期间出现的症状而被发现的。23例再次手术患者中有3例在第二次开胸后30天内死亡(围手术期死亡率=13%)。死亡发生于非肺原因(心功能障碍、胃肠道出血、败血症)。大约一半的第二次切除发生在第一次手术后的2年内,但是第一次和第二次手术之间的时间跨度与第二次手术后的生存时间之间没有相关性(图2)⇓)。
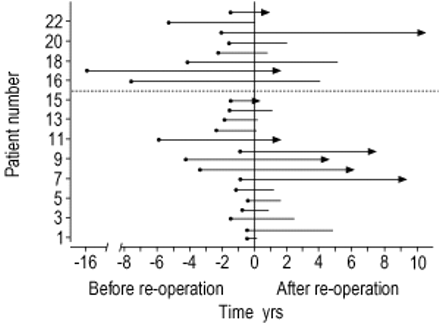
第一次和第二次手术的时间间隔及再次手术后的生存时间(用实纵线表示)。随访期间无症状发现第二原发性肺癌(n=15;虚线下方组);有症状患者(n=8,上组,虚线上方)。箭头表示患者仍然活着。
存活率见表4⇓。总共563名患者的平均生存期为4.3年。在功能上,只有肺叶切除术后的患者才能成为再手术的候选者。在361例肺叶切除术患者中,23例患者可再次手术治疗。将这23例患者的生存期(65个月)与其余338例患者的生存期(54个月)进行比较,差异无统计学意义。对于LYG的计算,我们使用了9个月的估计生存获益,这显然是一个高估。综上所述,所有23例再次手术患者获得了额外17个生命年(23×9=207个月)的计算收益。
在该研究人群中,总共进行了5464次随访。361例肺叶切除术患者共就诊3,505次(每次就诊300 SF), 23例再次手术(每次手术20,000 SF)。该组随访的总费用超过1550,000平方英尺。使用高估的生存效益,每LYG的成本计算为近90,000 SF。
讨论
在361例接受肺叶切除术的非小细胞肺癌患者中,只有4.1%的患者从随访计划中获益。定期的临床和影像学检查导致15例无症状患者发现可切除的异时性原发性肺癌。该后续计划的每个lyg成本至少为90,000平方英尺。
接受根治性非小细胞肺癌切除术的患者通常是高龄患者,患有一定程度的慢性阻塞性肺疾病、其他与吸烟相关的疾病,并有发生第二呼吸道恶性肿瘤的相关风险。显然,这些患者需要随访、医疗指导和术后支持。已经提出了各种不同的程序。虽然没有标准随访的明确指导方针,但大多数机构每次都会对患者进行临床就诊和胸部x光检查9,在一个类似于这里展示的节目中。更密集和昂贵的方案,包括用于检测复发或mSPLCs的计算机断层扫描或支气管镜检查5没有纳入任何与治疗后结果相关的结果。因此,该规划可与大多数已确立的肺癌切除术后随访政策相媲美10,11,可再手术肺癌的总体发生率(4%)在预期范围内12。然而,令人惊讶的是,几乎三分之一的肿瘤是由于症状而不是在预定的后续访问时发现的,这进一步增加了该方案的每LYG费用。
迄今为止,没有任何定期随访方案被证明可以改善切除患者的生存或生活质量。大多数小组关注的是无症状复发的检测,并不能报告生存率的提高13。手术治疗肿瘤效果不佳9,而在早期发现的第二原发性肺癌有时可以切除。处女座et al。14通过对医疗保险档案的分析,我们首次估算了潜在治愈性切除后随访的费用。没有迹象表明,更密集、更昂贵的随访可以提高生存率或生活质量,这一发现与尤尼斯的一项研究相似et al。15。
在美国,50,000美元·LYG−1被视为可接受成本效益的上限,而其他国家报告的上限甚至更低16。因此,在这个项目中,每个LYG的成本至少为90,000平方英尺(56,000美元)似乎很高。与乳腺癌筛查相比(19,000美元·LYG−1)17或结肠癌术后管理(<$10,000·LYG)−1)18,这些费用相当于肾血液透析(64,000美元)。19。因此,作者不再提倡这种强化方案。然而,这些患者中的大多数定期去看家庭医生,对于其他共存的疾病,通常间隔更短。因此,后续行动的访问可能与这些访问同时进行,从而导致高估方案的费用。将既定方案的检查频率改为前5年的6个月一次,将使x光片的数量(3,505张)几乎减少一半与1720美元),并将本方案的费用减少三分之一。按照这个时间表,15例无症状患者中只有6例mSPLC的检测被推迟了<90天。这6个病人在那之后可能还可以手术。
从经济学的角度来看,许多医生对定期随访的虚无主义是可以理解的。本研究首次提供了足够的数据来回答常规术后随访计划的成本效益问题。鉴于其高成本和有限的效益,作者将继续进行随访计划,在前5年每6个月进行一次访问和x光检查。
- 收到了2001年4月27日。
- 接受2001年10月9日。
- ©ERS期刊有限公司














