耐多药和广泛耐药结核病是新出现的公共卫生问题[1,2].2011年,世界卫生组织(世卫组织)估计全球结核病流行病例为1200万例,相当于每10万人中有170例,其中估计有63万例受耐多药药影响结核分枝杆菌压力(3.].在新诊断的患者中,约3.7%的患者感染了耐多药结核病毒株,但令人担忧的事实是,在一些前苏联国家,耐多药结核病在新病例中的患病率超过30% [4,5],在84个国家发现了广泛耐药结核,具有广泛耐药结核模式的耐多药结核病例的平均比例为9.0% [3.].进一步加剧问题的是关于“完全耐药”结核病的报道[6,7],这一术语目前尚未得到世卫组织的承认[8,9].
与药物敏感结核病的治疗相比,耐药结核病的治疗更昂贵,毒性更大,目前需要长达2年的治疗[10].治疗耐多药结核病病例的每位患者费用高得令人难以置信[11,12]而且,尽管有国际公共卫生方面的努力,治疗结果并不十分乐观[13- - - - - -15].Dielet al。[16]显示,在德国,耐多药结核病患者的直接治疗相关费用可达52 259欧元(表1).
在迄今为止分析的最大的耐多药结核病队列中[13]治疗成功的比例为62%,其中7%失败或复发,9%死亡,17%违约;在广泛耐药结核亚组中,40%获得治疗成功,22%治疗失败或复发,而15%死亡,16%违约[14,15].
在本期的欧洲呼吸杂志(收获)来自格罗宁根的荷兰小组[17报道了一项前瞻性药代动力学(PK)研究的结果,该研究旨在量化克拉霉素对利奈唑胺暴露的影响。简而言之,他们观察到克拉霉素对结核杆菌有一定的活性,且耐受性良好,增加了利奈唑胺的暴露(即。增加利奈唑胺的血液水平,这是一种非常昂贵和有毒的药物)。作者决定量化这一现象,使用固定剂量的利奈唑胺(300毫克,每天两次)加上可变剂量的克拉霉素(250-500毫克,每天一次)。使用经过验证的PK方法,他们证明,与基线条件相比,联合给药500 mg克拉霉素后利奈唑胺暴露显著增加,中位数(四分位数范围)为44%(23-102%),而250 mg克拉霉素没有统计学上的显著影响。大多数患者对联合用药耐受良好;无患者发生严重不良事件。
这些发现的临床意义如下:1)克拉霉素可作为利奈唑胺的增强剂,正如低剂量利托那韦用于抗逆转录病毒联合治疗中增加蛋白酶抑制剂的暴露一样;2)相对便宜的克拉霉素可以减少昂贵的利奈唑胺的处方剂量,同时保持相同的暴露量(预期具有相同的毒性),从而使更多的经济资源可用来治疗其他(更多)耐多药结核病病例。
也在这一版收获,同一荷兰团体的信件提供了治疗药物监测(TDM)临床应用的例子[18].这项研究首次提供了抗结核病药物渗透到人体组织(在本例中是被结核病破坏的肺)与其血液浓度平行的证据。他们文章中描述的案例很复杂,是一名年轻的索马里女性结核分枝杆菌该菌株对所有一线药物以及世卫组织V组1(原硫酰胺)具有耐药性。
对处方的核心药物包括利奈唑胺[19和莫西沙星。研究结果表明,根据组织匀浆,在肺损伤程度较高和较低的部分,肺内穿透良好。
这项研究首次提供了两个重要的临床证据:1)通过TDM并行测量抗结核药物的血液和肺组织浓度的可行性;2)利奈唑胺和莫西沙星即使在受损的肺组织中也具有良好的穿透力。
TDM虽然尚未在结核病专家中流行,但在临床药理学中已广为人知[20.- - - - - -22].它是基于血液样本的采集,并允许体外评价血药浓度,因此,其对药理学靶点的潜在定量效应。耐药的发展结核分枝杆菌归因于不适当的治疗[23,24],特别是剂量或给药频率不足、不遵守规定的方案和药代动力学变异性[25,26].虽然已开发出快速检测耐药性的新技术/检测方法[27] TDM尚未充分发挥其管理结核病治疗的潜力[22,在这种情况下,药物的低血清水平很容易通过剂量调整得到纠正。
表2总结了二线抗结核药物的药代动力学参数。在治疗对治疗反应缓慢的病人时,这种调整是很重要的(即。吸收不良、给药不准确、代谢改变、药物-药物相互作用[13,21],或PK变异性[25]),患有耐药结核病,有药物-药物相互作用的风险,有不良事件或对特定药物的不耐受(当该药物对确保积极结果至关重要时),或同时患有使药物代谢显著复杂化的疾病状态。这样的患者可以从TDM中获益,因为分枝杆菌暴露于亚抑制药物浓度,从而防止进一步的耐药发展。在更复杂的情况下(如.在广泛耐药结核菌株)中,只有4至5种有效药物可用,如果在选择进一步的耐药性之前检测并纠正吸收不良,TDM甚至可以挽救生命。
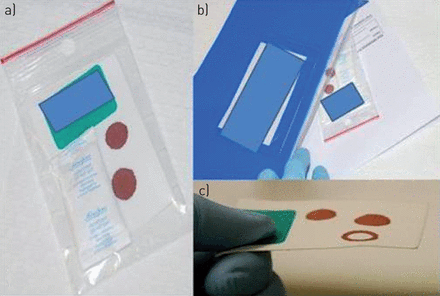
虽然TDM似乎是一种很有前途的方法,但后勤和成本相关的问题仍然限制了它在研究型机构的应用。另一种具成本效益的方法是“干血点法”[29) (图1),这使得TDM技术更容易执行,即使在远程设置。与需要住院的传统静脉血采血相比,DBS具有采血方便、血量使用、储运小等优点。DBS尚处于起步阶段,需要额外考虑药物分析方法的开发及其验证。
干血点(DBS)用于治疗性药物监测。血液收集在纸上(a),并装在塑料袋里,用干燥剂保持纸的干燥。然后,样品可以通过常规邮寄或任何其他合适的方式运输(b)。从条带中收集DBS,提取药物,随后使用经过验证的方法测量浓度。D.H. Vu(荷兰格罗宁根大学和越南河内河内药科大学)。
TDM的成本因实验室和国家而异。在一项研究中,每种药物的成本计算为80美元[20.],而其他药物对单一药物的单次测试收费80美元,如果测试两个或两个以上的时间点,则每名患者收费70美元(个人交流;Charles A. Peloquin,美国佛罗里达州盖恩斯维尔佛罗里达大学药学院和新兴病原体研究所)。换句话说,在观察口服剂量后2小时和6小时测试四种药物的总成本将增加8× 70美元或560美元,这还不包括收集、处理和运输样本的成本。尽管这似乎增加了重大的财政负担,但如果必须考虑到耐多药结核病治疗/患者的总成本(包括不良事件管理的成本、结果不成功的后果的成本(即。失败/死亡/复发)和耐药性结核分枝杆菌早期干预以调整剂量并可能缩短治疗持续时间,考虑到治疗耐多药/广泛耐药结核病的总体成本非常高,时分多药治疗可能证明具有成本效益[11,12,16].
不幸的是,提供TDM和结果解释的成熟实验室并不多。然而,情况正在发生变化,在美国,一些实验室开始在内部进行药物测试,其中一个实验室(佛罗里达大学,佛罗里达,FL,美国)提供分析和个性化解释(个人沟通;Charles A. Peloquin和[20.])。而在欧洲,奈梅亨(荷兰)的科学家小组已经开始建立一个能力测试计划(个人交流;Charles A. Peloquin)。因此,在不久的将来,提供时分复用的国际实验室的数量将会增长。
从这个角度来看,我们可以设想未来有一个质量保证体系,其设计方式与世卫组织和国际抗结核和肺病联盟(IUATLD)为一线抗结核药物的药敏试验所制定的体系类似(二线药物的方案目前正在制定中)[3.,30.].少数质量控制的参考实验室可能从参考MDR-TB诊所接收DBS (图1).尽管到今天为止,时分管理仍被认为是一种仅适用于高收入国家的技术,但一些争论可能会为未来扩大其使用开辟道路。1)虽然如前所述,TDM是一种相对昂贵的检查,但所节省的抗结核药物用量和(与减少不良事件相关的)费用将能够自行支付费用。2) DBS采集简单,如有需要,可在任何外围健康门诊进行。3) DBS不含任何传染性物质,可以发送通过普通邮件,而装运结核分枝杆菌应变应根据精确的国际规定进行,而且非常昂贵。
最后但并非最不重要的是,目前没有现有指南建议在难以治疗的耐多药结核病病例中使用时分多药治疗[10,31,32].我们希望这些证据收获文章,以及急需的证据(希望很快就能得到),使这项技术迟早能被“正式”认可,以更好地管理最严重的耐多药/广泛耐药结核病病例。
虽然这里讨论的所有建议在药理学上都是合理的,并得到了坊间临床数据的支持,但来自前瞻性随机临床试验的确切证据仍然不太可能到来。因此,到今天为止,执行TDM仍然是一个临床决定,非常类似于对结核病患者进行全血细胞计数、计算机断层扫描或磁共振扫描的决定。所有这些测试,包括TDM,如果它们能告知治疗决定,都是有用的。在TDM中,决定的是给定药物的剂量和使用频率。当只有4或5种有效药物可用于治疗复杂的耐多药/广泛耐药结核病病例时,如果失去一种药物就可能意味着患者被判了死刑,就应该尽一切努力以尽可能好的方式使用这些“救命”药物。
脚注
利益冲突:没有声明。
- 收到了2013年4月26日。
- 接受2013年4月26日。
- ©2013人队